Conteúdo
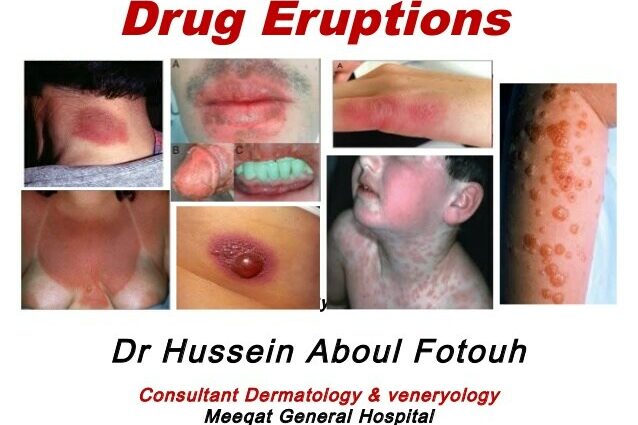
Erupção de drogas
As erupções medicamentosas incluem todas as reações cutâneas decorrentes da administração de medicamentos. Eles são responsáveis por quase metade das reações colaterais devido aos medicamentos.
Como reconhecer a erupção por drogas?
A erupção medicamentosa é uma reação, às vezes alérgica, decorrente da administração de um medicamento. Essa reação causa lesões cutâneas ou dermatoses.
Como reconhecer o sintoma?
As erupções medicamentosas aparecem de forma diferente em cada indivíduo. As principais consequências são:
- Urticária
- Coceira
- Eczema
- fotossensibilidade
- Angioedema e choque anafilático
- Alopecia
- Psoríase
- Acne
- Erupção
- Aparência de bolhas
- púrpura
- Líquen
- Febre
- Etc ...
Os fatores de risco
Os medicamentos comumente usados induzem a erupção medicamentosa em 1 a 3% dos pacientes. Mais de 90% das erupções medicamentosas são benignas. A frequência das formas graves (óbito, sequelas graves) é de 2%.
Devido à grande diferença de sintomas entre os pacientes, às vezes é difícil diagnosticar erupção medicamentosa. O diagnóstico baseia-se no fato de o aparecimento das dermatoses coincidir com a ingestão da medicação. O desaparecimento dos sintomas quando o medicamento é interrompido e qualquer recorrência após tomar o medicamento novamente confirma a erupção do medicamento.
As causas da erupção por drogas
A erupção medicamentosa sempre resulta da ingestão de um medicamento, seja por aplicação na pele, ingestão, inalação ou injeção.
As erupções medicamentosas são imprevisíveis e ocorrem com as doses terapêuticas usuais. E a maioria dos medicamentos pode induzir essas reações.
No entanto, certos produtos farmacológicos são mais propensos a causar erupção medicamentosa:
- Antibióticos
- Paracetamol
- Aspirina
- Anestésicos locais
- Sulfonamidas
- D-penicilamina
- O soro
- Barbitúricos
- Medicamentos contendo iodo (usados principalmente em radiologia)
- Quinina
- Sais de ouro
- Griseofulvin
- Antimitóticos
Possíveis complicações
Na maioria das vezes, as erupções medicamentosas são benignas, mas acontece que as complicações colocam o prognóstico vital do paciente em jogo:
- Angioedema e choque anafilático
- Erupção pustulosa por medicamento: é uma erupção cutânea súbita, muitas vezes confundida com uma infecção grave. Geralmente começa 1 a 4 dias após a administração do fármaco indutor (geralmente um antibiótico), com febre e um quadro de eritema.
- Síndrome de hipersensibilidade a medicamentos: esta síndrome é caracterizada pela gravidade da erupção cutânea, coceira intensa e febre alta.
- Síndromes de Stevens-Johnson e Lyell: essas são as formas mais graves de erupção por drogas. As reações começam cerca de dez dias após o início do tratamento. Pedaços de epiderme saem com a menor pressão. O risco de mortalidade é alto (20 a 25%). Mas, em caso de recuperação, a reepidermização é rápida (10 a 30 dias) com sequelas bastante frequentes: distúrbios de pigmentação e cicatrizes.
Por outro lado, alguns pacientes podem apresentar complicações não cutâneas:
- Distúrbios digestivos, como náuseas, vômitos, diarreia
- Dificuldades respiratórias
- Asma
- Uma interrupção da função de eliminação de resíduos dos rins
foliar
A interrupção do uso do medicamento por orientação médica é o principal tratamento.
É possível tratar os sintomas da erupção do medicamento até que o medicamento seja completamente evacuado. Portanto, os hidratantes podem reduzir o prurido e os anti-histamínicos podem acalmar a coceira.
Nos casos mais graves, a hospitalização é necessária.
Excepcionalmente, investigações exaustivas podem ser prescritas, quando houver suspeita de um medicamento absolutamente essencial ao paciente. Exames adicionais tornam possível determinar qual molécula exata induz a erupção da droga.
A reintrodução de novo medicamento deve então ser feita em ambiente médico para ocorrer com qualquer nova erupção de medicamento.