Conteúdo
Em linha com a sua missão, o Conselho Editorial da MedTvoiLokony envida todos os esforços para fornecer conteúdo médico confiável e apoiado pelos mais recentes conhecimentos científicos. O sinalizador adicional “Conteúdo Verificado” indica que o artigo foi revisado ou escrito diretamente por um médico. Essa verificação em duas etapas: um jornalista médico e um médico nos permite fornecer conteúdo da mais alta qualidade de acordo com o conhecimento médico atual.
O nosso empenho nesta área foi apreciado, entre outros, pela Associação de Jornalistas para a Saúde, que concedeu ao Conselho Editorial da MedTvoiLokony o título honorário de Grande Educador.
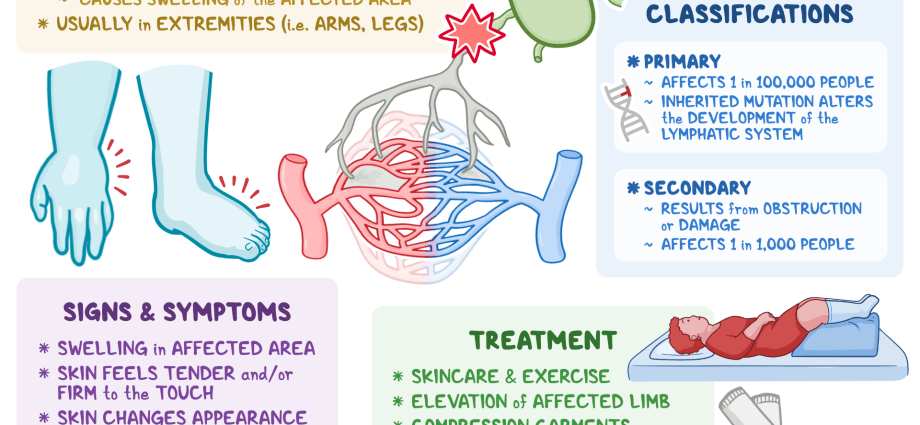
O linfedema é uma condição de longo prazo em que o excesso de líquido (linfa) se acumula nos tecidos, causando inchaço. O sistema linfático faz parte do sistema imunológico e é essencial para o funcionamento do sistema imunológico. Um fluido chamado linfa circula no sistema linfático. O linfedema geralmente é causado por um bloqueio neste sistema. O linfedema geralmente afeta um dos braços ou pernas. Em alguns casos, também pode afetar os dois braços ou as duas pernas. Alguns pacientes podem até sentir inchaço da cabeça, genitais ou peito. O linfedema é incurável, mas pode ser controlado com tratamento adequado.
Linfedema – características e tipos
Linfedema é o inchaço de um ou mais membros que resulta do fluxo prejudicado do sistema linfático.
O sistema linfático é uma rede de vasos especializados (vasos linfáticos) em todo o corpo para coletar o excesso de fluido linfático junto com proteínas, lipídios e produtos residuais dos tecidos. Este fluido é então transferido para os gânglios linfáticos, que filtram os resíduos e contêm células que combatem as infecções chamadas linfócitos.
O excesso de fluido nos vasos linfáticos eventualmente retorna à corrente sanguínea. Quando os vasos linfáticos estão bloqueados ou incapazes de drenar o fluido linfático dos tecidos, ocorre um inchaço local (linfedema).
O linfedema afeta mais comumente um braço ou perna, mas raramente pode afetar ambas as extremidades.
Linfedema primário é resultado de anormalidades anatômicas nos vasos linfáticos e é uma doença hereditária rara.
Linfedema secundário é devido a danos reconhecíveis ou obstrução de vasos e linfonodos em funcionamento normal. As causas mais comuns de linfedema secundário incluem lesões mecânicas, procedimentos cirúrgicos, infecções bacterianas e fúngicas, tumores neoplásicos oprimindo os vasos linfáticos, inflamação da pele ou linfonodos, obesidade, filariose, insuficiência venosa crônica, radioterapia ou mesmo falta de exercício, causado por ex. prejuízo.
Apoie o bom funcionamento do seu sistema linfático com o suplemento alimentar Lymph Formula – Panaseus, disponível no Mercado Medonet a um preço favorável.
Veja também: 10 procedimentos médicos mais caros
Linfedema – causas
Existem muitas causas de linfedema. Pode resultar de defeitos congênitos ou adquiridos. Portanto, o linfedema é dividido em primário e secundário.
As causas do linfedema primário
O linfedema primário é uma anormalidade do sistema linfático e geralmente ocorre ao nascimento, embora os sintomas possam não aparecer até mais tarde na vida. Dependendo da idade em que os sintomas aparecem, três formas de linfedema primário são descritas. A maioria dos linfedemas primários ocorre sem história familiar conhecida da doença.
- Inchaço congênito (linfedema congênito) – aparece após o nascimento, é mais comum em mulheres e representa aproximadamente 10-25% de todos os casos de linfedema primário. Um subconjunto de pessoas com linfedema congênito herda uma condição conhecida como doença de Milroy.
- Inchaço precoce (linfedema precoce) – é a forma mais comum de linfedema primário. É definido como linfedema que aparece após o nascimento e antes dos 35 anos, com sintomas mais comuns na adolescência. O linfedema precoce é quatro vezes mais comum em mulheres do que em homens.
- Inchaço tardio (linfedema tardio) – o linfedema, que se torna aparente após os 35 anos, também é conhecido como doença de Meige. É menos comum que o linfedema hereditário e o linfedema precoce.
As causas do linfedema secundário
O linfedema secundário se desenvolve quando um sistema linfático funcionando normalmente é bloqueado ou danificado. Uma causa relativamente comum é a cirurgia de câncer de mama, especialmente quando combinada com radioterapia. Isso causa linfedema unilateral no braço.
Qualquer tipo de cirurgia que exija a remoção de linfonodos regionais ou vasos linfáticos tem o potencial de causar linfedema. Os procedimentos cirúrgicos associados ao linfedema incluem remoção de veias, lipectomia, excisão de cicatriz de queimadura e cirurgia vascular periférica.
Lesões nos linfonodos e vasos linfáticos que levam ao linfedema também podem ocorrer por trauma, queimaduras, radiação, infecção, pressão, inflamação (por exemplo, artrite reumatóide e eczema) ou invasão tumoral dos linfonodos.
No entanto, em todo o mundo, a filariose é a causa mais comum de linfedema. A filariose é a infecção direta dos linfonodos pelo parasita Wuchereria bancrofti. A doença é transmitida entre humanos por mosquitos e afeta milhões de pessoas nos trópicos e subtrópicos da Ásia, África, Pacífico Ocidental e partes da América Central e do Sul.
A invasão do parasita danifica o sistema linfático, levando ao inchaço dos braços, seios, pernas e, nos homens, a área genital. Toda a perna, braço ou área genital pode inchar várias vezes seu tamanho normal.
Além disso, o inchaço e o enfraquecimento da função do sistema linfático tornam difícil para o corpo combater a infecção. A filariose linfática é a principal causa de incapacidade permanente no mundo.
Veja também: Parasitas e nós
Linfedema – sintomas
O linfedema geralmente ocorre em um ou ambos os braços ou pernas, dependendo da extensão e localização da lesão. O linfedema primário também pode ocorrer em um ou ambos os lados do corpo.
O linfedema pode ser levemente visível ou debilitante e grave, como na filariose, na qual um membro pode inchar várias vezes seu tamanho normal. Pela primeira vez, pode ser percebido pela pessoa afetada como assimetria entre os braços ou pernas, ou dificuldade em encaixar o corpo em roupas ou jóias. Se o inchaço se tornar pronunciado, pode ocorrer fadiga por excesso de peso, bem como constrangimento e mobilidade limitada.
O acúmulo prolongado de líquidos e proteínas nos tecidos leva à inflamação e, eventualmente, à cicatrização dos tecidos, levando a um inchaço severo e apertado que não forma edema depressível. A pele na área afetada engrossa e pode assumir uma aparência irregular, descrita como o efeito 'peau d'orange'. A pele que a cobre também pode ficar escamosa e rachada, e infecções secundárias bacterianas ou fúngicas da pele podem se desenvolver. As áreas afetadas podem estar sensíveis e doloridas, e pode haver perda de mobilidade ou flexibilidade.
Outros sintomas que podem acompanhar o linfedema incluem:
- vermelhidão ou coceira;
- formigamento ou dor em queimação;
- febre e calafrios;
- redução da flexibilidade articular;
- dor incômoda e sensação de plenitude na área envolvida;
- erupção cutânea.
A função do sistema imunológico também é prejudicada em áreas cicatrizadas e inchadas afetadas pelo linfedema, levando a infecções frequentes e até mesmo a um tumor maligno dos vasos linfáticos conhecido como linfangioma maligno (latim. linfangiossarcoma).
Veja também: Como reconhecer uma erupção alérgica? Causas, sintomas e tratamento de alergias de pele
Linfoedema – diagnóstico
Um histórico médico completo e exame físico são realizados para descartar outras causas de inchaço dos membros, como edema de insuficiência cardíaca congestiva, insuficiência renal, coágulos sanguíneos ou outras condições. Muitas vezes, um histórico médico de cirurgia ou outras condições envolvendo os gânglios linfáticos indicará a causa e permitirá que um diagnóstico de linfedema seja feito.
Se a causa do inchaço não for clara, outros testes podem ser realizados para determinar a causa do inchaço no membro em questão.
- Linfocintilografia, ou seja, exame de anormalidades do sistema linfático no fluxo ou na estrutura da linfa. O paciente é injetado com uma quantidade muito pequena de uma substância radioativa chamada radiofármaco que percorre a área a ser examinada. Uma câmera especial e um computador acima do paciente criam imagens dentro de seu corpo que mostram quaisquer problemas no sistema linfático. O tratamento é indolor (embora você possa sentir um formigamento quando injetado) e os efeitos colaterais são mínimos. O material radioativo será excretado do seu corpo através da urina.
- Um ultrassom Doppler analisa o fluxo sanguíneo e a pressão refletindo ondas sonoras de alta frequência (ultrassom) dos glóbulos vermelhos. Pode ajudar a encontrar obstáculos e descartar outras possíveis causas de inchaço, como coágulos sanguíneos.
- A RM (Imagem por Ressonância Magnética) usa um ímã, ondas de rádio e um computador para obter uma série de imagens tridimensionais detalhadas dentro do corpo. Ele pode exibir uma imagem precisa do fluido extra nos tecidos.
- A TC (tomografia computadorizada) usa raios X para mostrar imagens detalhadas e transversais das estruturas do nosso corpo. A TC também mostra bloqueios nos sistemas linfáticos. Tanto a TC quanto a RM mostram o tamanho e o número de linfonodos, o que ajuda a determinar o tipo de linfedema primário.
- A bioimpedância espectroscópica é um teste não invasivo que mede a quantidade total de água no corpo do paciente, tanto extracelular quanto intracelularmente. Muitas clínicas usam esse teste em pacientes com risco de linfedema, realizando avaliações regulares e de rotina para verificar se há alterações no volume. Demonstrou-se ser capaz de detectar o linfedema antes que apareçam quaisquer sinais visíveis de inchaço.
- Linfografia de corante – exame realizado com o uso de indocianina verde (ICG – indocianina verde). O corante é injetado sob a pele e absorvido pelo sistema linfático. Uma câmera infravermelha especial mapeia a função linfática. A linfografia é uma técnica de imagem que permite visualizar o fluxo linfático superficial.
Linfedema - tratamento
Não há cura para o linfedema. Os tratamentos visam reduzir o inchaço e controlar o desconforto e outros sintomas.
Os tratamentos de compressão podem ajudar a reduzir o inchaço e prevenir cicatrizes e outras complicações. Exemplos de tratamentos de compressão são:
- mangas ou meias elásticas: eles devem se encaixar adequadamente e fornecer pressão gradual da extremidade do membro em direção ao tronco.
- bandagens: bandagens mais apertadas ao redor da extremidade do membro e enroladas frouxamente em direção ao tronco para estimular a drenagem linfática do membro em direção ao centro do corpo.
- dispositivos de compressão pneumática: são mangas ou meias conectadas a uma bomba que proporciona compressão sequencial da extremidade do membro em direção ao corpo. Eles podem ser usados na clínica ou em casa e são úteis na prevenção de cicatrizes a longo prazo, mas não podem ser usados em todos, como aqueles com insuficiência cardíaca congestiva, trombose venosa profunda ou certas infecções.
- massagem: técnicas de massagem, conhecidas como drenagem linfática manual, podem ser úteis para algumas pessoas com linfedema, a massagem pode ser realizada aplicando o gel Propolia BeeYes BIO em hematomas e hematomas, que também possui propriedades anti-edema, você também pode usar uma pedra em forma de coração para massagem para massagem Tadé Pays du Levant mármore ou ardósia,
- exercícios: seu médico ou fisioterapeuta pode prescrever exercícios que apertem levemente e estimulem os músculos dos braços ou pernas para estimular o fluxo linfático.
A linfa, uma mistura de ervas disponível no mercado Medonet, ajudará a aliviar os sintomas do linfedema. Também vale a pena fazer kinesiotaping. Você pode fazer você mesmo se comprar o Kit Inicial de Fita Cure Kinesiotaping.
A cirurgia é considerada se outros tratamentos não cirúrgicos não estiverem funcionando. Nem todos são candidatos à cirurgia, mas alguns sintomas podem ser aliviados com a cirurgia.
- Procedimento de bypass linfático (Procedimento de bypass linfático): Os vasos e veias linfáticos são conectados e redirecionados em torno de obstruções, permitindo que o fluido linfático drene diretamente para o sistema venoso do corpo. Os avanços nas técnicas cirúrgicas estão reduzindo os riscos e criando procedimentos menos invasivos.
- Transferência de linfonodos: Os gânglios linfáticos de outras partes do corpo são colocados em áreas onde o sistema linfático foi danificado. Este procedimento ajuda a restaurar um sistema linfático saudável nesta região.
- Lipoaspiração: A lipoaspiração é um procedimento no qual a gordura e outros tecidos são removidos através de uma pequena incisão no corpo.
- Redução de volume: isso envolve a remoção de toda a pele, gordura e tecido da área afetada e, em seguida, a colocação de um enxerto de pele sobre essa área. Usado apenas em casos muito avançados e graves.
As infecções da pele e dos tecidos associadas ao linfedema devem ser tratadas imediata e eficazmente com antibióticos apropriados para evitar a disseminação para a corrente sanguínea (sepse). Os pacientes acometidos pelo linfedema devem monitorar constantemente a infecção da área afetada. Nas regiões afetadas do mundo, a dietilcarbamazina é usada para tratar a filariose.
Veja também: Alguns fatos interessantes sobre transplantelogia
Linfedema – complicações
Complicações comuns do linfedema são inflamação da pele e tecidos conjuntivos (celulite) e linfangite (latim. linfangite). A trombose venosa profunda (a formação de coágulos sanguíneos nas veias mais profundas) também é uma complicação conhecida do linfedema. Outras complicações do linfedema incluem comprometimento funcional na área afetada e problemas estéticos.
Pessoas com linfedema crônico de longa duração há mais de 10 anos têm 10% de chance de desenvolver câncer dos vasos linfáticos, conhecido como linfangioma maligno (latim linfangiossarcoma). O câncer começa como um nódulo avermelhado ou arroxeado visível na pele e se espalha rapidamente. É um tumor agressivo que é tratado pela amputação de um membro doente. Mesmo com tratamento, o prognóstico é ruim – menos de 10% dos pacientes sobrevivem após 5 anos.
Vale a pena notar que o linfedema pode afetar a aparência, e isso, por sua vez, pode ter um efeito psicológico, especialmente em pessoas que vivem com câncer. O linfedema aumenta o risco de desenvolver depressão.
Veja também: Linfangite aguda
Linfedema – exercício
As pessoas com linfedema são encorajadas a levar um estilo de vida saudável, incluindo exercícios e exercícios regulares. No entanto, em alguns casos, você pode precisar de ajuda especializada para ajudá-lo a se exercitar com segurança e eficácia.
Estudos mostraram que as mulheres com risco de linfedema após a cirurgia de câncer de mama não terão maior risco de linfedema no braço se realizarem exercícios de levantamento suaves. Tal exercício, dizem os pesquisadores, pode reduzir o risco de linfedema.
Os tipos de exercício que podem ser benéficos incluem aqueles que:
- aumentar a flexibilidade;
- praticam alongamentos;
- eles constroem força.
O exercício aeróbico também é recomendado, que se concentra na parte superior do corpo, ajuda na perda de peso e estimula a respiração profunda.
Se houver qualquer peso ou mudança na forma, textura ou outra alteração do membro, isso deve ser observado. Isso pode significar que seu nível atual de exercício é muito alto.
Especialistas acreditam que os músculos agem como uma bomba durante o exercício, bombeando linfa para as áreas onde ela é necessária.
No entanto, ainda não há evidências suficientes para apoiar qualquer tipo específico de exercício para o linfedema. As mulheres que fizeram cirurgia de câncer de mama são aconselhadas a procurar a ajuda de um fisioterapeuta especialista ou outro profissional de saúde para ajudá-las a aumentar gradualmente sua atividade física.
Linfedema – dieta adequada
O linfedema é melhor controlado com bons hábitos alimentares. Nosso sistema linfático funciona de forma mais eficiente graças a melhores nutrientes de alimentos naturais minimamente processados (frutas, legumes, grãos integrais). A alimentação saudável nos aproxima do peso ideal, fator importante na redução dos sintomas da doença. Isso nos faz sentir melhor no geral.
Uma alimentação saudável para o linfedema inclui as seguintes regras.
- Reduza o consumo de alimentos ricos em sal e gordura.
- Inclua pelo menos 2 a 4 porções de frutas e 3 a 5 porções de vegetais em seu plano diário de refeições.
- Comer uma variedade de alimentos para obter todos os nutrientes que você precisa.
- Use as informações nos rótulos das embalagens para fazer a melhor escolha para um estilo de vida saudável.
- Comer alimentos ricos em fibras, como pão integral, cereais, massas, arroz, frutas frescas e vegetais.
- Beber bastante água – São recomendados oito copos de 240 ml de água por dia.
- Mantendo um peso corporal ideal. Um nutricionista ou médico registrado pode ajudá-lo a calcular seu peso corporal ideal para essa situação e podemos medir seu IMC.
- Evitar bebidas alcoólicas.
Veja também: Dados perturbadores. Comemos muita carne e doces e pouco peixe e legumes
Linfedema – prevenção
O linfedema primário não pode ser prevenido, mas podem ser tomadas medidas para reduzir o risco de desenvolver linfedema se houver risco de linfedema secundário, por exemplo, após cirurgia de câncer ou radioterapia.
As etapas a seguir podem ajudar a reduzir o risco de desenvolver linfedema em pessoas com risco de linfedema secundário.
- Proteja seu braço ou perna. Evite ferir o membro afetado. Feridas, arranhões e queimaduras podem causar infecção. Proteja-se de objetos pontiagudos. Por exemplo, faça a barba com um barbeador elétrico, use luvas ao trabalhar no jardim ou cozinhar e use um dedal ao costurar. Se possível, evite procedimentos médicos, como coleta de sangue e vacinas para o membro afetado.
- Deixe seus membros descansarem. Após o tratamento do câncer, exercícios e alongamentos são incentivados. No entanto, evite atividades extenuantes até se recuperar de uma cirurgia ou radiação.
- Evite sensações de calor no braço ou na perna. Não aplique gelo ou compressas quentes no membro afetado. Também proteja o membro doente do frio extremo.
- Levante o braço ou a perna. Se possível, levante o membro afetado acima do nível do coração.
- Sente-se corretamente. Para manter as pernas fluidas, tente praticar uma boa postura, mantendo os pés apoiados no chão e evitando cruzar as pernas. Tente não ficar sentado por mais de 30 minutos.
- Evite roupas apertadas. Evite qualquer coisa que possa beliscar seu braço ou perna, como roupas justas e, no caso da parte superior do braço, manguitos de pressão arterial. Peça para medir sua pressão arterial no outro braço.
- Mantenha seu braço ou perna limpos. Priorize os cuidados com a pele e as unhas. Verifique a pele do braço ou da perna diariamente em busca de alterações ou rachaduras na pele que possam levar à infecção. Não vá descalço. Sempre aplique protetor solar (FPS 30 ou superior) ao sair. Mantenha sua pele escrupulosamente limpa. Seque bem a pele (incluindo entre os dedos das mãos e dos pés). Aplique a loção na pele ao redor, mas não entre os dedos. Lave as mãos frequentemente com sabão e água morna, especialmente antes de preparar as refeições e depois de usar o banheiro ou tocar em roupas de cama ou roupas sujas.